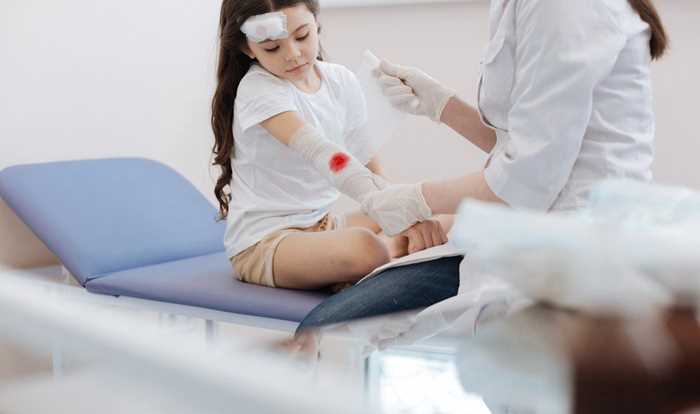
感染性休克
感染性休克的概述
1、定義
嚴重感染特別是革蘭陰性菌感染常可引起感染性休克。感染性休克亦稱膿毒性休克,是指由微生物及其毒素等產物所引起的膿毒病綜合征伴休克。感染灶中的微生物及其毒素、胞壁產物等侵入血循環,激活宿主的各種細胞和體液系統,產生細胞因子和內源性介質,作用于機體各種器官、系統,影響其灌注,導致組織細胞缺血缺氧、代謝紊亂、功能障礙,甚至多器官功能衰竭。

2、別稱
膿毒性休克
3、發病部位
全身
4、傳染性
無傳染性
5、高發人群
所有人群
6、科室
外科、急診科
感染性休克的典型症狀
1、感染性休克的典型症狀
除少數高排低阻型休克(暖休克)病例外,多數患者有交感神經興奮症狀,患者神志尚清,但煩躁、焦慮、神情緊張,面色和皮膚蒼白,口唇和甲床輕度發紺,肢端濕冷。可有惡心、嘔吐。尿量減少。心率增快,呼吸深而快,血壓尚正常或偏低、脈壓小。眼底和甲微循環檢查可見動脈痙攣。隨著休克發展,患者煩躁或意識不清,呼吸淺速,心音低鈍,脈搏細速,按壓稍重即消失。表淺靜脈萎陷,血壓下降,收縮壓降低至10.6kPa(80mmHg)以下,原有高血壓者,血壓較基礎水平降低20%~30%,脈壓小。皮膚濕冷、發紺,尿量更少、甚或無尿。休克晚期可出現DIC和重要臟器功能衰竭等,常有頑固性低血壓和廣泛出血(皮膚、黏膜和/或內臟、腔道出血)。多臟器功能衰竭,主要症狀表現為:急性腎衰竭;急性心功能不全;急性肺功能衰竭(ARDS);腦功能障礙;胃腸道功能紊亂;肝衰竭引起昏迷、黃疸等。

2、感染性休克的分類
無分類。
感染性休克的病因病機
感染性休克的發病機理極為復雜。60年代提出的微循環障礙學說,為休克的發病機理奠定了基礎,目前的研究已深入到細胞和分子水平。微生物及其毒素和胞壁組分(如脂多糖、LPS等)激活機體的各種應答細胞(包括單核-巨噬細胞、中性粒細胞、內皮細胞等)以及體液系統(如補體、激肽、凝血和纖溶等系統)產生各種內源性介質、細胞因子等,在發病中起重要作用。感染性休克是多種因素互相作用、互為因果的綜合結果。
感染性休克的檢查診斷鑒別方法
對易于并發休克的一些感染性疾病患者應密切觀察病情變化,檢測血象,病原學檢查,尿常規和腎功能檢查,血液生化檢查,血清電解質測定,血清酶的測定,血液流變學有關DIC的檢查等等,以此來進行診斷。
感染性休克的并發症
1、呼吸窘迫綜合征(RDS):臨床上表現為進行性呼吸困難、呼吸增快且節律不齊、紫紺,吸氧不能緩解。偶聞呼吸音減低、捻發音或管狀呼吸音。肺部X線檢查可表現為點片狀陰影或網狀陰影。血氣分析:氧分壓小于50mmHg,二氧化碳分壓大于50mmHg、夾雜其他疾病如糖尿病,肝硬化、心臟病等預后亦差。
2、腦水腫休克病人的腦血管內皮細胞與星形細胞因缺氧腫脹引起腦循環障礙、腦組織能量代謝障礙致鈉泵功能障礙,引起腦水腫。臨床表現為頭痛嘔吐、嗜睡、昏迷或反復驚厥、面色蒼白或蒼灰、呼吸心率均增快,眼底小動脈痙攣、肌張力增強,瞳孔大小不一致,光反應遲鈍,最后瞳孔散大,眼球固定,行腦室或腰椎穿刺腦脊液壓力高。
3、心功能障礙,當休克發展到一定階段,動脈壓特別是舒張壓明顯下降。冠狀血管流量不足、缺氧酸中毒、高血鉀、心肌抑制因子等均會影響心肌功能,導致心功能障礙。臨床表現為心率增快(心衰嚴重時緩慢),第一心音低鈍,心律不齊、肝臟進行性增大、靜脈壓與中心靜脈壓均高,呼吸增快、紫紺、脈細速。X線表現為心臟增大、肺部淤血。心電圖示各種異常心律、根據程度不同分輕、重度心功能障礙。
4、腎功能衰,休克早期,機體因應激而產生兒茶酚胺,使腎皮質血管痙攣,產生功能性少尿。如缺血時間延續,則腎小管因缺血缺氧發生壞死,間質水腫,從而無尿。最后導致急性腎功能衰竭。臨床上表現為尿少或無尿。實驗室檢查發現尿比重固定或持續降低(尿比重在1、010。

感染性休克的防治方案
1、感染性休克的預防方法
積極防治感染和各種容易引起感染性休克的疾病,例如敗血症、細菌性痢疾、肺炎、流行性腦脊髓膜炎、腹膜炎等。做好外傷的現場處理,如及時止血、鎮痛、保溫等。對失血或失液過多(如嘔吐、腹瀉、咯血、消化道出血、大量出汗等)的患者,應及時酌情補液或輸血。
2、感染性休克的治療方法
除積極控制感染外,應針對休克的病生理給予補充血容量、糾正酸中毒、調整血管舒縮功能、消除血細胞聚集以防止微循環淤滯,以及維護重要臟器的功能等。治療的目的在于恢復全身各臟器組織的血液灌注和正常代謝。在治療過程中,必須嚴密觀察,充分估計病情的變化,及時加以防治。




 繁體中文
繁體中文 簡體中文
簡體中文