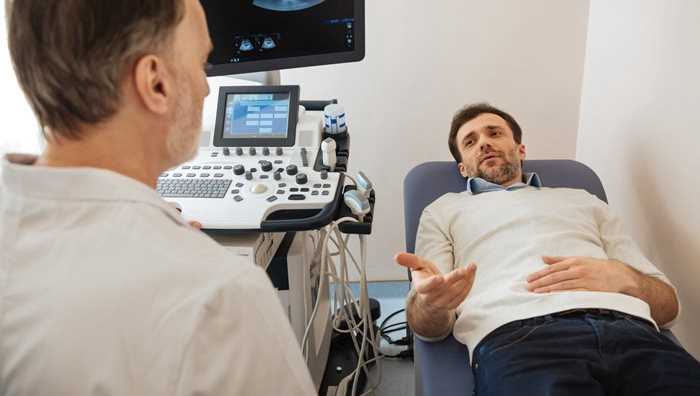
腦脊液透明度
腦脊液透明度的基本信息
1、定義
正常腦脊液清晰、透明,當腦膜有病理性改變時,腦脊液會因細菌或細胞的存在而呈現不同程度的混濁,其混濁程度則因疾病的種類及輕重不同而異。如化膿性腦膜炎時,白細胞大量增加,可呈膿樣乳白混濁;結核性腦膜炎時,腦脊液內的白細胞中度增多,可呈輕度毛玻璃樣混濁。正常腦脊液也可由穿刺時紅細胞進入腦脊液引起輕度渾濁。

2、專科分類
無
3、檢查分類
腦脊液檢查
4、適用性別
男女均適用
5、是否空腹
空腹
腦脊液透明度的正常值和臨床意義
1、正常值
清晰透明。
2、臨床意義
微混:流行性乙型腦炎、脊髓灰質炎、腦膿腫(未破潰)。
米湯樣(膿性):化膿性腦膜炎。
毛玻璃狀:散發性病毒性腦炎、病毒性腦膜炎、流行性乙型腦炎、真菌性腦膜炎、結核性腦膜炎(腦脊液靜置24h,液面上有白絮狀薄膜形成、取出涂片,干燥固定后抗酸染色,可發現抗酸桿菌)。
凝塊:麻痹性癡呆、腦脊髓灰質炎、化膿性腦膜炎、結核性腦膜炎。
黃色凝塊:蛛網膜下腔阻塞(腫瘤、椎骨膿腫、炎症性粘連等)。
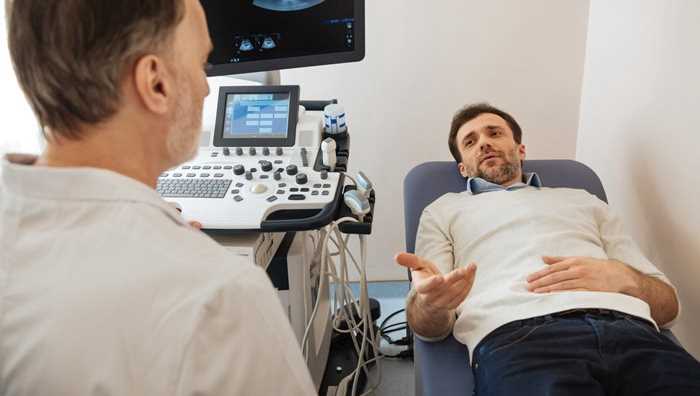
腦脊液透明度的檢查過程及注意事項
1、檢查過程
同理學檢驗法。
患者側臥于硬板床上,背部與桌面垂直,頭部盡量向前胸屈曲,兩手抱膝緊貼腹部,使軀干盡可能呈弓形;或由助手在術者對面用一手挽患者頭部,另一手挽雙下肢腘窩處并用力抱緊,使脊柱盡量后凸以增寬椎間隙,便于進針。
確定穿刺點,通常以雙側髂棘最高點連線與后正中線的交匯點為穿刺點,此處相當于第3~4腰椎棘突間隙,有時也可以在上一或下一腰椎間隙進行。
常規消毒皮膚后戴無菌手套、蓋洞巾,用2%利多卡因自皮膚到椎間韌帶做逐層局部麻醉。
術者用左手固定穿刺點皮膚,右手持穿刺針以垂直背部、針尖稍斜向頭部的方向緩慢刺入,成人進針深度約為4~6cm,兒童約2~4cm。當針頭穿過韌帶與硬腦膜時,有阻力突然消失感。此時可將針芯慢慢抽出(以防腦脊液迅速流出,造成腦疝),可見腦脊液流出。
放液前先接上測壓管測量壓力。正常側臥位腦脊液壓力為70~180mmH2O(0.098Kpa=10mmH2O)或40~50d/分。若繼續做 queckenstedt試驗,可了解蛛網膜下腔有無阻塞。即在測初壓后,由助手先壓迫一側頸動脈約10s,再壓另一側,最后同時按壓兩側頸動脈。正常時 壓迫頸動脈后,腦脊液壓力立即迅速升高一倍左右,解除壓迫后10~20s,迅速降至原來水平,稱為梗阻試驗陰性,表示蛛網膜下腔通暢;若壓迫頸動脈后,不 能使腦脊液壓力升高,則為梗阻試驗陽性,示蛛網膜下腔完全阻塞。若施加壓力后緩慢上升,放松后又緩慢下降,示有不完全阻塞。但是。顱內壓增高者,禁做此試 驗。
撤去測壓管,收集腦脊液2~5ml送檢;如需作培養時,應用無菌試管留標本。
術畢,將針芯插入后一起拔出穿刺針,覆蓋消毒紗布,用膠布固定。
去枕平臥4~6小時,以免引起術后低顱壓頭痛。
2、注意事項
標本采集后應立即送檢,一般不宜超過1h,以免放置過久使細胞破壞,葡萄糖分解或凝塊而影響檢查結果。

腦脊液透明度的相關疾病和症狀
1、相關疾病
化膿性腦膜炎、結核性腦膜炎、流行性乙型腦炎、脊髓灰質炎、腦膿腫、病毒性腦膜炎、麻痹性癡呆、癡呆
2、相關症狀
面肌強直,高熱不退
腦脊液透明度的不適宜人群和不良反應
1、不適宜人群
如有明顯視乳頭水腫或有腦疝先兆者,禁忌穿刺。凡患者處于休克、衰竭或瀕危狀態以及局部皮膚有炎症、顱后窩有占位性病變者均禁忌穿刺。
2、不良反應
穿刺時患者如出現呼吸、脈搏、面色異常等症狀時,應立即停止操作,并作相應處理。




 繁體中文
繁體中文 簡體中文
簡體中文